Dal 13 al 15 ottobre 2025, UniSR ha partecipato all’organizzazione dell’11° Congresso Nazionale della Società Italiana di Chirurgia Colorettale (SICCR) a tema “Innovazione e Sostenibilità”, presieduto dal Professor Pierpaolo Sileri, prorettore alla didattica e ordinario di chirurgia generale UniSR e Direttore dell'Unità di Chirurgia Colorettale dell'IRCCS Ospedale San Raffaele, e dalla Dottoressa Paola De Nardi, Presidente SICCR e Responsabile di Unità Funzionale nell’Unità di Chirurgia Colorettale dell’Ospedale.
Il congresso è stata un’occasione di incontro e discussione per professionisti/e della chirurgia colorettale intorno ai temi caldi della ricerca nel campo, come le novità nel trattamento delle malattie infiammatorie intestinali, nella medicina rigenerativa e funzionale, nella sostenibilità della chirurgia robotica e nella terapia del cancro del colon-retto.
Quest’ultimo colpisce ogni anno circa 50.000 persone in Italia ed è molto frequente nei Paesi occidentali. Negli ultimi anni, stiamo osservando una tendenza all’’insorgenza precoce della malattia, che riguarda un numero crescente di giovani adulti/e.
Se fino a un decennio fa la prognosi del tumore al colon-retto non era delle più favorevoli, oggi la guarigione è possibile, grazie ai progressi della medicina sia nell’ambito della prevenzione che delle terapie.
Con il Professor Sileri abbiamo dunque fatto il punto su prevenzione e strategie terapeutiche nell’ambito del cancro del colon-retto. Gli abbiamo inoltre chiesto quale percorso formativo UniSR offre ai/alle giovani professionisti/e che vogliano rimanere al passo con l’innovazione e la ricerca nella chirurgia colorettale.

Professore, oggi si parla frequentemente dell’aumento dei casi di tumore del colon-retto, anche tra le persone più giovani. È davvero così?
Sì, purtroppo osserviamo un lieve aumento dei casi tra i e le giovani, anche se al momento il fenomeno non è ancora numericamente significativo. Tuttavia, la tendenza è chiara, e nei prossimi anni l’incremento di nuovi casi potrebbe intensificarsi. Le cause di questo trend sono multifattoriali e principalmente legate allo stile di vita, alla qualità e alle caratteristiche della dieta e all’esposizione a fattori ambientali e inquinanti. Questi elementi, insieme a fattori genetici, possono insieme contribuire ad aumentare la probabilità di trasformazione delle cellule del colon e del retto in cellule tumorali.
Che cosa possiamo fare dal punto di vista della prevenzione per contrastare questa tendenza?
Possiamo agire su più livelli. Innanzitutto, possiamo adottare le normali misure di prevenzione primaria come alimentarsi adeguatamente, fare esercizio fisico regolare e seguire uno stile di vita sano. Possiamo inoltre adottare misure di prevenzione secondaria, grazie alle quali oggi è possibile guarire dal tumore del colon-retto. Tra queste, è fondamentale lo screening, cioè un test che valuta la presenza di sangue occulto nelle feci. A partire da questo esame preliminare, offerto gratuitamente dal Ministero della Salute a tutte le persone con più di 50 anni d’età, è possibile, in caso di esito positivo, sottoporsi a un’indagine più approfondita. Questa ha lo scopo di individuare i cosiddetti polipi intestinali, cioè le lesioni cancerose in fase iniziale, che spesso possono essere rimossi con un intervento di endoscopia non invasivo. L’adesione delle persone al programma di screening è molto importante, perché permette eventualmente di intervenire tempestivamente per guarire da una malattia che fino a un decennio fa aveva una prognosi sfavorevole.
.jpg?width=800&height=533&name=Tumore_vescica_muscolo_infiltrante_UniSR_San_Raffaele%20(3).jpg)
Nell’ambito delle terapie per il tumore del colon-retto, quali sono secondo lei le innovazioni più importanti degli ultimi anni?
Oggi possiamo contare su approcci di chemioterapia, terapie biologiche, immunoterapia e radioterapia sempre più efficaci e sicuri che consentono di trattare la malattia fino alla guarigione. L’immunoterapia, in particolare, ha cambiato il nostro approccio al tumore: essa comprende l’insieme delle strategie che potenziano la risposta immunitaria della persona contro le cellule tumorali, con lo scopo di ridurre o addirittura eliminare la massa tumorale. L’immunoterapia, di solito combinata con chemio o radioterapia, può essere impiegata prima o dopo la chirurgia. Nel primo caso, parliamo di terapia neoadiuvante, che serve a ridurre la massa tumorale per facilitarne la successiva rimozione chirurgica. Nel secondo caso, parliamo di terapia adiuvante, che agisce come una sorta di profilassi volta a eliminare ogni traccia residua di tumore dopo l’operazione e ridurre così il rischio di sviluppare metastasi, cioè condizioni in cui il tumore si diffonde dal colon ad altri organi corporei.
Durante il congresso si è discusso molto dell’utilità e del ruolo dei biomarcatori tumorali per indirizzare il trattamento del tumore a misura della persona. Quanto siamo vicini alla personalizzazione delle terapie nell’oncologia del colon-retto?
Di fatto, tale personalizzazione avviene già. Ogni tumore esprime marcatori genetici che sono specifici per la persona che ne soffre, i quali possono essere il bersaglio selezionato di una determinata terapia. Oggi, grazie all’uso consolidato di tecnologie di genomica e biologia molecolare nella pratica clinica, possiamo tracciare il profilo genetico del tumore del colon di un/a paziente, sulla base del quale indirizzare le terapie e la chirurgia più indicate per quel/quella paziente. Questo significa che due persone con tumori apparentemente simili dal punto di vista delle caratteristiche macroscopiche (massa, composizione cellulare e istologica) possono presentare profili genetici diversi che richiedono misure terapeutiche differenti. Questa profilazione genetica, peraltro, oggi è possibile non solo per il tumore del colon, ma anche per altre neoplasie solide, come il tumore del pancreas.

Un altro tema caldo del congresso è stata la chirurgia robotica: cosa intendiamo con chirurgia robotica e quali vantaggi offre? Quanto è alto il rischio di “spersonalizzazione” della professione medica?
La chirurgia robotica è un’evoluzione della chirurgia mininvasiva basata sull’endoscopia. Usando quest’ultima, il chirurgo manovra, in due possibili direzioni, un tubicino dotato di una camera all’estremità che entra nel corpo. L’endoscopia viene impiegata per visualizzare le strutture viscerali dell’organismo, oppure per somministrare farmaci o trattamenti, o per rimuovere le lesioni cancerose (i polipi intestinali). Il principio della chirurgia robotica è lo stesso dell’endoscopia, con il vantaggio aggiuntivo di una maggiore libertà dei movimenti, che avvengono in un maggior numero di direzioni rispetto alla chirurgia tradizionale. Il/la chirurgo/a, in particolare, muove un braccio robotico non più “a mano”, ma utilizzando una console. Il robot diventa una “estensione potenziata della mano del/della specialista”, che può così compiere gesti più raffinati e sicuri e accedere a zone dell’intestino (o di altre parti del corpo) difficili da raggiungere tramite semplice endoscopia. Tuttavia, è bene precisare che le decisioni sulla direzione e le caratteristiche del movimento sono sempre in capo al/alla chirurgo/a, che si avvale della tecnologia robotica come aiuto potenziato, non come suo sostituto. Questa sinergia tra specialista e robot permette un recupero migliore del/della paziente, che sperimenta minore dolore post-operatorio, degenza più breve e meno complicanze post-chirurgiche.
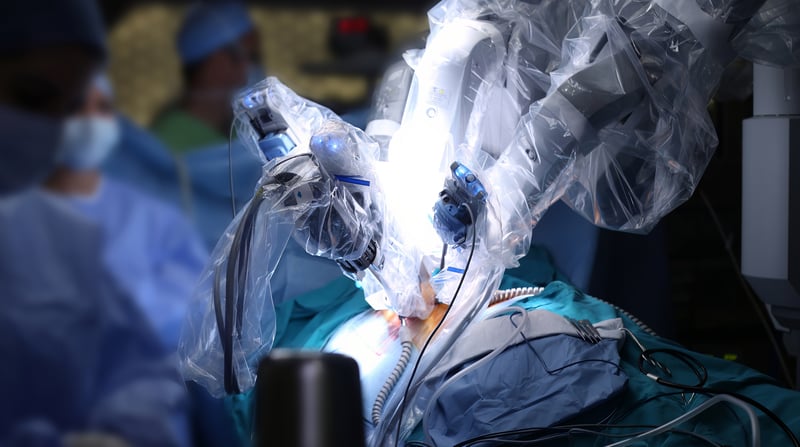
Al congresso è emerso anche che il successo della ricerca e dell’innovazione nell’ambito di tutta la chirurgia del colon-retto si deve alla collaborazione multidisciplinare tra diverse professionalità e non al lavoro isolato del/la chirurgo/a. Qual è, secondo lei, il profilo del/la chirurgo/a colorettale del futuro?
Deve essere un/a professionista che nella pratica quotidiana sa dialogare con altri/e specialisti/e della radiologia, dell’oncologia, della gastroenterologia e della ginecologia. Deve avere una forma mentis che gli/le consenta di adattarsi all’innovazione che corre veloce e all’avanzamento vertiginoso della conoscenza. Deve conoscere e padroneggiare la chirurgia mininvasiva e le nuove tecnologie nell’ambito della robotica. Ma, soprattutto, deve impegnarsi nell’aggiornamento e nella formazione continui, il cui obiettivo non è solo la crescita personale e professionale, ma soprattutto la sicurezza e il benessere del/la paziente. È per i/le pazienti che la formazione, la ricerca e la pratica in medicina lavorano.
A proposito di formazione, all’Università Vita-Salute San Raffaele è in partenza per il 2026 un master dedicato alla chirurgia colorettale. Può anticiparne i temi e gli obiettivi?
È un Master di II livello, dedicato ai/alle laureati/e in Medicina e Chirurgia e, in particolar modo, agli/alle specialisti/e in Chirurgia Generale. Il programma del Master è pensato per trattare la chirurgia del colon-retto in ogni suo aspetto, sia oncologico che funzionale. Ampio spazio sarà dedicato alla formazione pratica dei/delle professionisti/e: difatti, oltre alle lezioni frontali, i/le partecipanti potranno “mettere le mani in pasta”, lavorando su simulatori avanzati di malattia, organi e condizioni patologiche disponibili presso il Simulation Lab universitario, oltre che frequentare direttamente il Cadaver Lab. L’obiettivo del Master è proprio creare il profilo professionale che tracciavo sopra, fornendo una formazione multidisciplinare e tecnologicamente aggiornata, anche attraverso la collaborazione con le realtà aziendali produttrici degli strumenti oggi usati nella pratica clinica.

In chiusura, qual è il messaggio che vuole trasmettere alla giovane comunità studentesca UniSR che si approccia per la prima volta al mondo della chirurgia colorettale?
Il mio messaggio è rivolto in generale a tutta la comunità studentesca, non solo ai chirurghi e alle chirurghe del futuro: studiate, siate curiosi/e, aggiornatevi, non temete la tecnologia, ma fatene il vostro più prezioso alleato. E, soprattutto, non smettete mai di fare domande e nutrire il dubbio, vera fonte di crescita nella professione e nella vita.


.jpg?width=800&height=533&name=Tumore_vescica_muscolo_infiltrante_UniSR_San_Raffaele%20(3).jpg)



